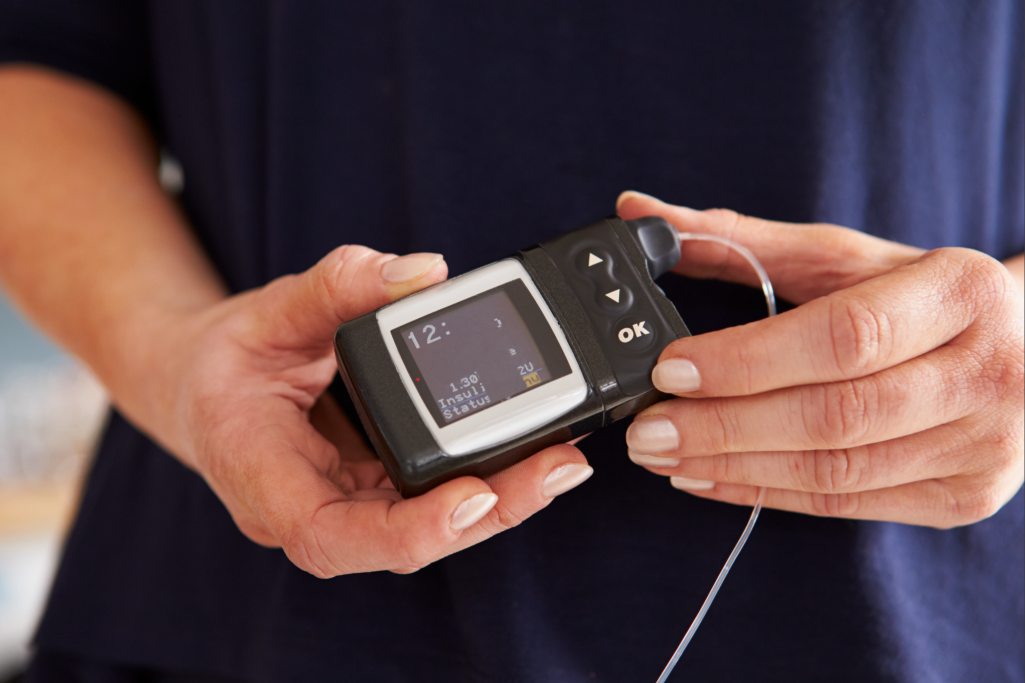
STJ define critérios para cobertura de bomba de insulina por planos de saúde. A Justiça definiu novos parâmetros para a cobertura de bomba de infusão contínua de insulina pelos planos de saúde. A decisão estabelece critérios que devem orientar a análise dos pedidos.
A 2ª seção do tribunal decidiu que o equipamento não pode ser excluído automaticamente da cobertura. No entanto, o custeio dependerá do cumprimento de requisitos definidos pela jurisprudência.
Além disso, o colegiado determinou que a lei 14.454/22 possui aplicação imediata. Portanto, a regra vale inclusive para contratos assinados antes da vigência da norma.
Cobertura dependerá de critérios definidos pela Justiça
Segundo a decisão, o fornecimento da bomba de insulina exige a análise de alguns critérios. Assim, o juiz deverá verificar condições específicas antes de determinar a cobertura.
Primeiro, deve existir prescrição médica fundamentada para o tratamento. Além disso, o equipamento precisa ter registro regular na Anvisa.
Também será necessário comprovar a inexistência de alternativa terapêutica eficaz no rol da agência reguladora. Por fim, a operadora precisa ter negado previamente o pedido do paciente.
Dessa forma, a cobertura não ocorre de forma automática. Ainda assim, o entendimento abre espaço para decisões judiciais favoráveis quando houver atendimento dos requisitos.
Lei sobre cobertura ampliada passa a valer para todos os contratos
A decisão também confirmou a aplicação imediata da lei 14.454/22. Assim, a norma passa a atingir contratos novos e antigos de planos de saúde.
Essa lei alterou a interpretação do rol de procedimentos da agência reguladora. Portanto, o rol deixa de ser considerado uma lista totalmente restritiva.
Com isso, tratamentos não previstos podem receber cobertura. Contudo, será necessário cumprir os critérios definidos pela Justiça.
Caso concreto será reavaliado pela Justiça
O processo analisado envolve uma paciente com diabetes tipo 1. Ela solicitou a bomba de insulina para manter controle rigoroso da glicemia.
Além disso, o tratamento busca preservar um rim transplantado e reduzir riscos de complicações. Entre elas estão problemas oculares e doenças cardiovasculares.
Inicialmente, a Justiça estadual determinou que o plano custeasse o equipamento. No entanto, a decisão considerou apenas a prescrição médica.
Por isso, o tribunal superior entendeu que a análise precisa ser mais completa. Dessa forma, o caso retornará para nova avaliação com base nos critérios definidos.
Entendimento busca equilibrar acesso ao tratamento
Segundo o entendimento do tribunal, estudos científicos indicam benefícios importantes da bomba de insulina. O equipamento pode melhorar o controle glicêmico e reduzir episódios de hipoglicemia.
Além disso, o tratamento pode diminuir a necessidade de hospitalizações. Ainda assim, cada caso deverá passar por análise técnica individual.
Portanto, a decisão busca equilibrar o acesso ao tratamento com critérios médicos e científicos.
Fonte: migalhas.com.br